Stationäre Hospize.pdf
Alle Fakten zur Struktur, personellen Ausstattung, Finanzen und Indikationen zur Aufnahme in stationäre Hospize. Daten von 2021. Jedes Detail durch Quellen belegt.
„Im Vordergrund der Hospizarbeit steht die ambulante Begleitung im Haushalt oder in der Familie mit dem Ziel, sterbenden Menschen ein möglichst würdevolles und selbstbestimmtes Leben bis zuletzt zu ermöglichen. […] Neben dieser ambulanten Hospizbegleitung und der Versorgung Sterbender in vollstationären Pflegeeinrichtungen und in Krankenhäusern (insbesondere Palliativstationen) sind in beschränktem Umfang auch stationäre Hospize notwendig.“
(Rahmenvereinbarung, 2017, S. Präambel)
Strukturell
- Unterliegen dem Heimgesetz
- Ausnahmen gegenüber Pflegeheimen und anderen Einrichtungen:
- Kein Heimbeirat
- Keine Begünstigungen aufgrund von Erbschaften, Überlassungen etc. möglich
(Heimgesetz (HeimG), 2009, S. §1 Abs. 1,3)
- selbstständige Einrichtungen mit einem eigenständigen Versorgungsauftrag mit separatem Personal und Konzept -> kein Bestandteil einer stationären Pflegeeinrichtung oder eines Krankenhauses
- mindestens 8 und höchstens 16 Plätze (30 qm pro Platz, ggf. inkl. Balkon)
- eingebunden in regionale Strukturen
- arbeiten mit ambulanten Hospizdiensten eng zusammen
(Rahmenvereinbarung, 2017, S. §1 Abs. 1,3 und §7 Abs. 4)
Personell
- (Nur) verantwortliche Pflegefachkraft und Stellvertretung: Gesundheits- und Krankenpfleger*in oder Altenpfleger*in, drei Jahre praktische Arbeit (nur verantw. PFK) und 160 Stunden Palliative Care-Weiterbildung
(Rahmenvereinbarung, 2017, S. §5 Abs. 3)
- Gesundheits- und Krankenpfleger*innen oder Altenpfleger*innen, Krankenpflegehelfer*innen und andere Pflegekräfte
- Psychosoziale Fachkräfte (z.B. Sozialarbeiter/Sozialpädagogen/Psychologen)
- Fortbildungspflicht
(Rahmenvereinbarung, 2017, S. §5 Abs. 5,6)
- Leitungs- und Verwaltungspersonal
- Hauswirtschafts- und Funktionspersonal
- Ehrenamtliche Hospizbegleitung (Hospizdienst)
(Rahmenvereinbarung, 2017, S. §3 Abs. 5)
- „Hausärztliche“ Versorgung und
- ärztliche Versorgung im Rahmen der SAPV
(Rahmenvereinbarung, 2017, S. §3 Abs. 6) (Sozialgesetzbuch (SGB) V, 202)
Finanzierung
95% des Bedarfs sind gedeckt durch
- Krankenkassenleistung (evtl. Spendenfonds oder andere Sozialleistungsträger)
- Pflegekassenleistung je nach Pflegegrad wird davon abgerechnet
- Keine Zuzahlungen, 5% durch Spenden
(Rahmenvereinbarung, 2017, S. § 10 Abs. 8)
„Der tagesbezogene Bedarfssatz […] deckt alle […] Leistungen des stationären Hospizes bei leistungsfähiger und wirtschaftlicher Betriebsführung […] ab.“
Nicht abgedeckt sind:
- kulturelle Veranstaltungen und Freizeitangebote
- Trauerarbeit über den Tod des Versicherten hinaus
(Rahmenvereinbarung, 2017, S. § 10 Abs. 2)
| |
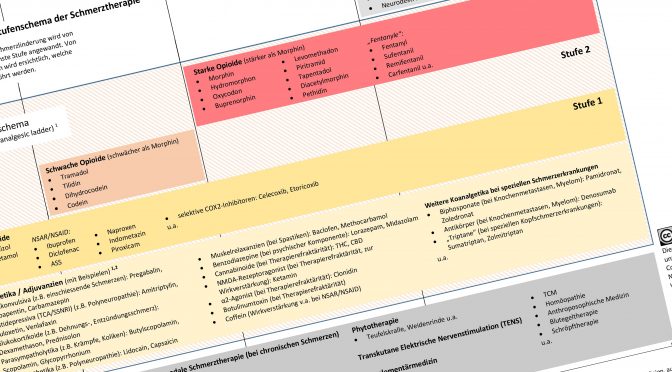
2011
(Sozialbehörde, 2011)
|
2020
(Sozialbehörde, 2020)
|
|
Diakonie Hospiz Volksdorf
|
224,42
|
394,37
|
|
Hamburg Leuchtfeuer Hospiz
|
237,13
|
443,15
|
|
Hamburg Hospiz im Helenenstift
|
223,18
|
397,93
|
|
Hospiz am Israelitischen Krankenhaus
|
–
|
396,53
|
|
Hospiz Sinus Barmbek
|
210,34
|
278,27
|
|
Hospiz Sinus Othmarschen
|
210,34
|
278,27
|
|
Hospiz für Hamburgs Süden
|
–
|
393,07
|
|
Emmaus Hospiz
|
–
|
383,71
|
| |
|
|
|
Kinder-Hospiz Sternenbrücke
|
427,60
|
746,06
|
|
Theodorus Kindertageshospiz
|
–
|
48,72 je Stunde
|
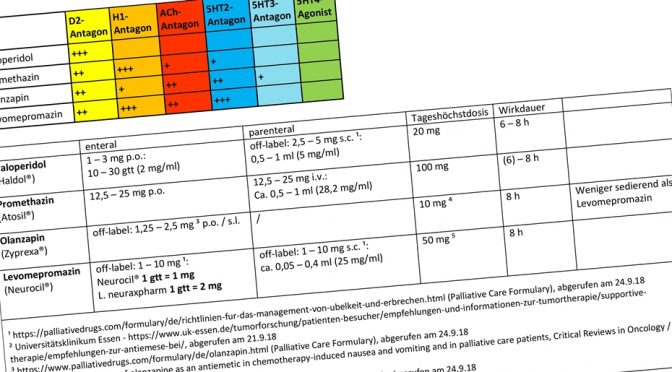
Tagesbezogene Bedarfssätze der Hospize in Hamburg
Anspruchsberechtigte Versicherte
Erkrankung
„Alle nachfolgend genannten Aufnahmekriterien müssen erfüllt sein“
(Begutachtungsanleitung, 2019, S. 59)
- progredienter Verlauf
- begrenzte Lebenserwartung von Tagen, Wochen oder wenigen Monaten
- Heilung ausgeschlossen, beispielsweise
- onkologische Erkrankungen
- Vollbild der Infektionskrankheit AIDS
- neurologische Erkrankungen
- chronische Nieren-, Herz-, Verdauungstrakt- oder Lungenerkrankungen
- palliativ-pflegerische und palliativ-medizinische Versorgung notwendig
- Hospizunterbringung vom Betroffenen erwünscht
- Krankenhausbehandlung nicht erforderlich
(Rahmenvereinbarung, 2017, S. § 2 Abs. 1,2)
„Eine ambulante Versorgung im Haushalt, in der Familie, bei Bewohnern einer vollstationären Pflegeeinrichtung oder einer vollstationären Einrichtung der Eingliederungshilfe eine Versorgung in der jeweiligen Einrichtung […] [ist nicht ausreichend], weil der palliativ-pflegerische und palliativ-medizinische und/oder psychosoziale Versorgungsbedarf, der aus der Krankheit resultiert, die Möglichkeiten der bisher Betreuenden regelmäßig übersteigt.“
(Rahmenvereinbarung, 2017, S. § 2 Abs. 1 c)
Versorgung der Symptome, die aus der Erkrankung resultieren, ist nicht möglich durch
- vertragsärztliche Versorgung
- Leistungen der häuslichen Krankenpflege (z.B. auch AAPV)
- Leistungen der spezialisierten ambulanten Palliativversorgung
- die Begleitung durch einen ambulanten Hospizdienst
- Angebote durch weitere ambulante Versorgungsformen
(Rahmenvereinbarung, 2017, S. § 2 Abs. 1 c)
- Vorliegen eines Pflegegrades im Sinne des SGBXI ist keine Voraussetzung
- medizinische Aufnahmekriterien zur Hospizversorgung im Vergleich zur SAPV offener bzw. niederschwelliger
(Begutachtungsanleitung, 2019, S. 58)
Überweisung Pflegeheim -> stationäres Hospiz
- Versorgung in stationären Pflegeeinrichtung ist meist möglich
(Begutachtungsanleitung, 2019, S. 60)
„[Nur wenn] ein so hoher palliativer Versorgungsbedarf besteht, dass selbst unter Einbeziehung von ambulanten Leistungserbringern, wie z.B. SAPV-Leistungserbringern ggf. ergänzt um ambulante Hospizdienste, die Versorgung nicht sichergestellt werden kann. Dies kann insbesondere bei einem Bedarf an spezialisierter Schmerztherapie oder aufwendiger intensiver palliativmedizinischer Behandlungspflege der Fall sein.“
(Rahmenvereinbarung, 2017, S. § 2 Abs. 3)
Aufnahme
- durch ärztliche Notwendigkeitsbescheinigung
(Begutachtungsanleitung, 2019, S. 60)
- zunächst auf 4 Wochen befristet
- Entlassung bei hinreichender Stabilität möglich
- Wiederaufnahme möglich.
(Rahmenvereinbarung, 2017, S. §2 Abs. 2)
„Vorsorgliche“ Anträge […] für den Fall, dass die häuslichen Strukturen nicht mehr ausreichen könnten, können nicht bearbeitet werden“
(Begutachtungsanleitung, 2019, S. 61)
- Anträge aus beispielsweise Krankenhäusern müssen mit Begründung zum aktuellen Status neu gestellt werden
Literaturverzeichnis
Begutachtungsanleitung. (04. 02 2019). Richtlinie des GKV-Spitzenverbandes nach §282 SGB V – Spezialisierte ambulante Palliativversorgung (SAPV) und stationäre Hospizversorgung.
Heimgesetz (HeimG). (29. 07 2009). Heimgesetz in der Fassung der Bekanntmachung vom 5. November 2001 (BGBl. I S. 2970), das zuletzt durch Artikel 3 Satz 2 des Gesetzes vom 29. Juli 2009 (BGBl. I S. 2319) geändert worden ist. Bundesgesetzblatt (BGBl.), 2970.
Rahmenvereinbarung. (31. 03 2017). nach § 39a Abs. 1 Satz 4 SGB V über Art und Umfang sowie Sicherung der Qualität nach § 39a Abs. 1 Satz 4 SGB V über Art und Umfang sowie Sicherung der Qualität der stationären Hospizversorgung vom 13.03.1998, i. d. F. vom 31.03.2017.
Sozialbehörde d. Freien und Hansestadt Hamburg. (01. 09 2011). Anlage zur Arbeitshilfe zu § 52 (4) SGB XII Stationäre Hospize vom 01.09.2011 (Gz.: BGV/G221/ 126.00-3-25). Abgerufen am 08. 02 2021 von https://www.hamburg.de/contentblob/2914926/079d853bea1f9980168a8ebf8ead2d0d/data/ah-sgbxii-52-4-hospize02-anlage-bis20123006.pdf
Sozialbehörde d. Freien und Hansestadt Hamburg. (01. 06 2020). Anlage zur Arbeitshilfe zu § 52 (4) SGB XII Stationäre Hospize vom 01.06.2020 (Gz.: BGV/G1321/GSP126.00-3-25). Abgerufen am 08. 02 2021 von https://www.hamburg.de/contentblob/12476190/076318da22d2c5b16f82abfa57d4327c/data/ah-sgbxii-52-4-hospize-anlage-ab20200601.pdf
Sozialgesetzbuch (SGB) V. (18. 01 2021). Gesetzliche Krankenversicherung (Artikel 1 des Gesetzes vom 20. Dezember 1988, BGBl. I S. 2477, 2482), das zuletzt durch Artikel 9 des Gesetzes vom 18. Januar 2021 (BGBl. I S. 2) geändert worden ist. Bundesgesetzblatt (BGBl.), 2.
 Ob freiverkäufliche, rezeptpflichtige oder selbst hergestellte Medikamente: Welche Rolle spielen die Apotheken in der Schmerztherapie?
Ob freiverkäufliche, rezeptpflichtige oder selbst hergestellte Medikamente: Welche Rolle spielen die Apotheken in der Schmerztherapie?



 Jesus Christus starb unter grössten Schmerzen an ein Kreuz genagelt. Ist es nicht paradox, dass aus Leid, Schmerz und Tod eine der grossen Weltreligionen entsteht? Müssen die Menschen Schmerzen erleiden, um für ihre Verfehlungen zu büssen? Wie stehen die christlichen Kirchen zu alternativen Ansichten?
Jesus Christus starb unter grössten Schmerzen an ein Kreuz genagelt. Ist es nicht paradox, dass aus Leid, Schmerz und Tod eine der grossen Weltreligionen entsteht? Müssen die Menschen Schmerzen erleiden, um für ihre Verfehlungen zu büssen? Wie stehen die christlichen Kirchen zu alternativen Ansichten? Oberkirchenrat Dr. Thomas Schaack, Referent für theologische Grundsatzfragen der evangelisch-lutherischen Kirche in Norddeutschland, steht mir Rede und Antwort. Mehr zu Thomas gibt’s hier:
Oberkirchenrat Dr. Thomas Schaack, Referent für theologische Grundsatzfragen der evangelisch-lutherischen Kirche in Norddeutschland, steht mir Rede und Antwort. Mehr zu Thomas gibt’s hier:  “Senakulo Philippines’ Crucifixions” von Richard Grennan:
“Senakulo Philippines’ Crucifixions” von Richard Grennan: